特発性正常圧水頭症(iNPH)について|疾患の概要から看護のポイントまで徹底解説
 あずかん
あずかん高齢者が多い療養病棟で、「認知症かな?と思っていたら、実は手術で治る病気だった」というケースに遭遇したことはありませんか?それが今回解説する「正常圧水頭症(iNPH:特発性正常圧水頭症)」です。
この疾患、発見が遅れると不可逆的なADL低下を招きますが、早期に看護師が「あの3主徴」に気づき、医師へタップテスト(髄液排除試験)を提案できれば、劇的に改善する可能性がある「希望の疾患」でもあります。
今回は、教科書的な知識だけでなく、タップテスト前後の観察のコツや、シャント術後の管理など、現場で即戦力となる視点を紹介します。
サクッと復習!疾患の概要
- 病態
- 脳室内に髄液が過剰に貯留し、脳室が拡大することで脳実質(特に前頭葉や放線冠)を圧迫する病態。髄液圧は正常範囲内(あるいは軽度上昇)で推移します。
- 原因
- 特発性(iNPH): 原因不明。高齢者に多い。
- 続発性(Secondary NPH): くも膜下出血や髄膜炎、頭部外傷の後遺症として発生。
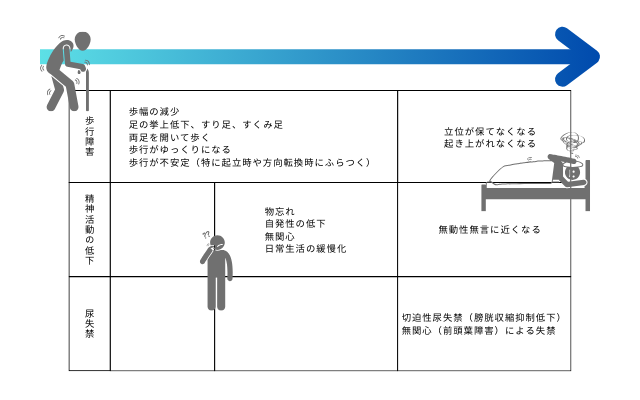
- 症状(Hakimの3主徴)
- 歩行障害(初期から出現しやすい。小刻み、すり足、開脚)
- 認知機能障害(自発性低下、注意障害が中心)
- 尿失禁(切迫感、無関心)
- 治療
- シャント術:脳室腹腔短絡術(V-Pシャント)、腰部くも膜下腔腹腔短絡術(L-Pシャント)、脳室心房短絡術(V-Aシャント)。
- 近年は低侵襲なL-Pシャントも増えています。

観察ポイント&根拠
| 観察項目 | 看護のポイント | 根拠・予測 |
|---|---|---|
| 歩行の「質」と開始時 | 歩行時に「足の裏が床に吸い付いているかのような(磁石歩行)」様子がないか、両足の幅(歩隔)が「肩幅以上に開いているか」を確認する。また、方向転換時に「数歩足踏みをしてしまう(すくみ足)」がないかを見る。 | NPHの歩行障害は、運動麻痺や小脳失調とは異なります。脳室拡大により、脳室のすぐそばを通る下肢の運動神経線維(錐体路)や前頭葉の運動プログラム回路が圧迫されることで生じる「前頭葉性歩行障害」です。この特徴的な歩容の発見が、診断の最大の糸口になります。 |
| 尿意の切迫感と「無関心」 | 排泄ケア時、「おしっこが出たい」と言ってからトイレに間に合うまでの時間(我慢できる時間)を計測する。また、失禁した際に「恥ずかしがるか」「平然としているか」の表情や発言を記録する。 | NPHの排尿障害は、過活動膀胱による切迫性尿失禁から始まりますが、進行すると前頭葉機能低下により「失禁しても気にしない(尿失禁に対する無関心)」が出現します。単なる加齢による頻尿とは区別してアセスメントする必要があります。 |
| シャント術後の頭痛と体位 | 術後、ベッドアップや立位をとった直後に「頭痛・吐き気」が出現しないか確認する。 逆に、臥床(フラット)にすると症状が改善するかを試す。 | これは「低髄液圧症状(過剰排液)」の典型的なサインです。シャントバルブの圧設定が低すぎる場合、髄液が抜けすぎて硬膜下血腫や水腫を併発するリスクがあります。この訴えがあれば、すぐに医師へ報告し、CT検査や圧設定変更の指示を仰ぐ必要があります。 |
もし患者さんが「足が出ない」と言ったら?
リハビリへ行こうとベッドサイドに立った患者さんが、焦った表情でこう言いました。
「気持ちはあるんだけど、足が床にくっついて動かないんだよ」
これはNPHの典型的な症状である「磁石歩行」の訴えです。ここで「筋力が落ちているからですね、頑張って足上げましょう」と励ますのは逆効果です。
対応アクションと会話例
- 現象の言語化と安心感の提供
- 「足が張り付くような感じがするんですね。それは筋力が落ちたわけではなくて、脳の病気の特徴なんですよ。焦らなくて大丈夫です。」
- 感覚入力による運動プログラムのスイッチ入れ(Cueing)
- 視覚や聴覚からの刺激を入れることで、すくみが解除されることがあります。
- 「私の声に合わせて『いち、に』で出してみましょうか。はい、いち!(と手拍子を打つ)」
- 「床のこのタイルの線(目印)をまたぐように、片足を出してみましょう」
現場で差がつく看護のコツ・ポイント
| 工夫・コツ・アイデア | 具体的な手技・環境調整 | 期待される効果・メリット |
|---|---|---|
| タップテスト前後の「動画撮影」 | 3m往復歩行(TUG)の様子を、患者さんの同意を得て必ず動画で撮影しておく。特に方向転換(ターン)のスムーズさを重点的に撮る。 | タップテストの効果判定は、数値(秒数)だけでは微妙な変化を見逃しがちです。「ターン時の足の運びがスムーズになった」「表情が明るくなった」といった質的な変化を医師や家族と共有でき、手術適応の判断材料として非常に強力なエビデンスになります。 |
| プログラマブルバルブの管理 (圧可変式バルブの場合) | 退院指導時、患者さんの頭部(耳の後ろなどバルブ埋め込み部)にスマートフォンや磁気ネックレスを近づけないよう、具体的な距離(3cm以上離すなど)をパンフレットを用いて説明する。 | 近年の圧可変式バルブは磁気耐性が向上していますが、強力な磁石で設定圧が変わってしまうリスクはゼロではありません。不用意な圧変更による低髄液圧・高髄液圧症状を防ぐための重要な患者教育です。 |
| 夜間トイレの環境調整 | 廊下やトイレまでの動線に、等間隔で目印(テープやフットライト)を設置する。 | NPH患者特有の「すくみ足」は、何もない空間よりも、視覚的なターゲット(目印)がある方が足が出やすくなります(逆説的歩行)。夜間の転倒リスクを減らす環境アセスメントの一つです。 |
新人さんが陥りやすいミスへの対策
その患者さん、「ただの認知症の進行」だと思い込んでいませんか?
ある日、その患者さんが転倒され、先輩に報告した際、「最近、歩き方がガニ股になってなかった?ただの筋力低下じゃないかもよ」と指摘されました。その後、画像検査でNPHと診断され、シャント手術後にスタスタ歩いて退院された姿を見て、自分の観察の浅さを痛感しました。
NPHは別名「Treatable Dementia(治療可能な認知症)」と呼ばれます。
「高齢だから」「認知症だから」と思考停止せず、「歩行障害・認知障害・尿失禁」の3つが揃っていないか、あるいはどれか一つでも特徴的な症状(特にガニ股歩行)がないか、常にアンテナを張ってください。



あなたの「最近、歩き方が変です」という一言が、患者さんがもう一度自分の足で歩く未来を切り開くきっかけになるかもしれません。
バイタルサイン測定のついでに、ぜひ患者さんの「歩く姿」を観察してみてくださいね。

